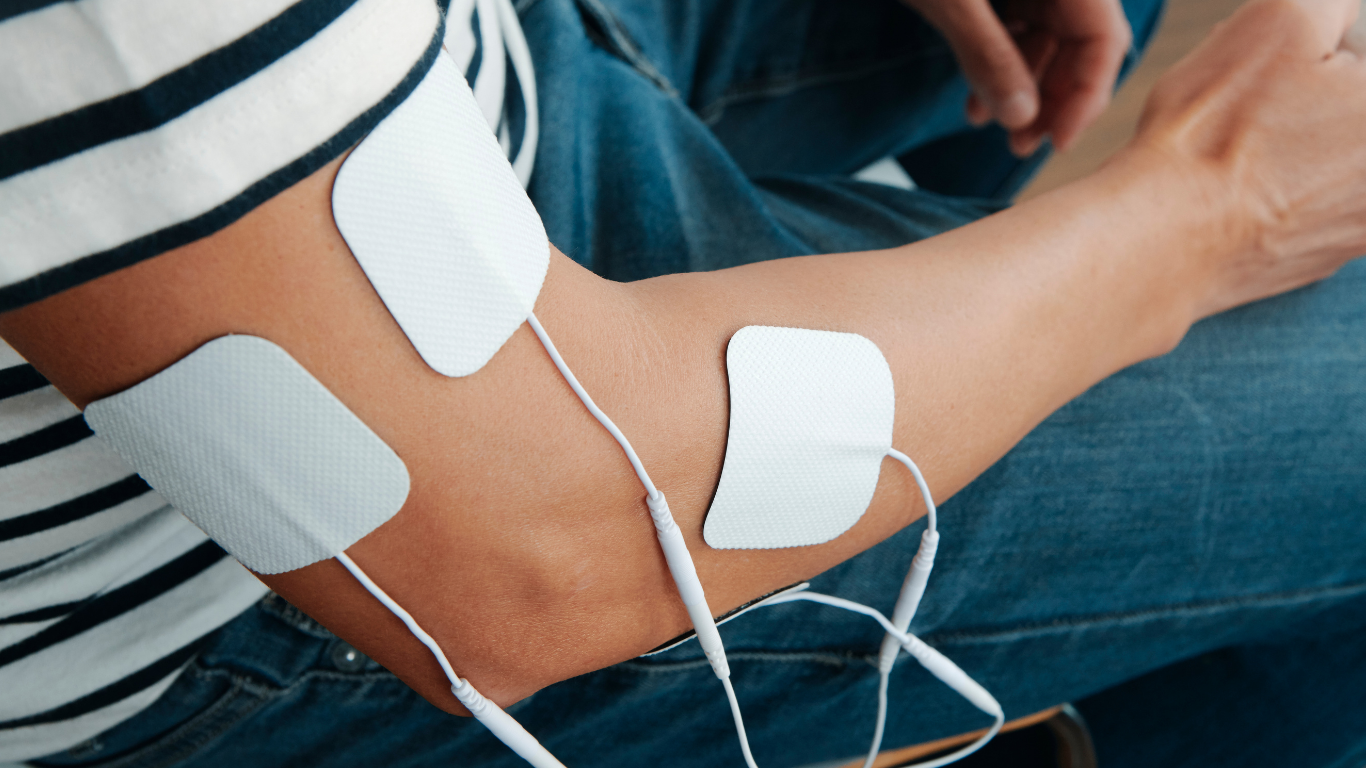
Relieve Your Pain.
Restore Your Well-Being.
Functional electrotherapy helps you better manage your pain, strengthen your muscles, and support your pelvic and urinary health.
At SET, we guide you with personalized solutions that are simple to use and tailored to your needs and goals, helping you meaningfully improve your quality of life.

Pain Management
Relieve Pain Quickly and Effectively.
Functional electrotherapy offers a solution for relieving pain quickly and effectively.
Whether you suffer from chronic pain or acute injuries, our devices can help you find the relief you need to return to living fully.

Muscle Rehabilitation
Regain your Muscle Strength More Quickly.
With functional electrotherapy, you can accelerate the muscle recovery process and regain your full capacity more quickly.
Whether you’re recovering from an injury or looking to improve your muscle strength, our device supports you in achieving tangible results.

Pelvic Health
Restore your Pelvic Health.
Functional electrotherapy can help strengthen your pelvic floor muscles and relieve certain discomforts in a discreet, effective, and safe way.
A practical solution to enhance your daily well-being.

Urinary Health
Regain Better Daily Urinary Control
Functional electrotherapy can help you better manage urinary leakage and bladder disorders in a discreet, safe way suited for home use.
Whether you live with an overactive bladder or urinary leakage, our devices offer a practical solution to improve your everyday comfort.
How we can help you:
Transmission of Documents
- Upload the required documents
- Fast and secure transmission
Our Process

Choose a Package That Fits your Needs and Condition:
- Pain Management.
- Muscle Rehabilitation.
- Pelvic and Urinary Health.

Outstanding Administrative Support.
- As soon as we receive your request, we open your file and implement a personalized care plan.
- Whether you are covered by a third-party payer or proceeding privately, our team guides you through the necessary steps and, when possible, can submit reimbursement claims directly to your insurer on your behalf.
Benefit from Personalized Support with an Electrotherapy Expert.
- Practical guidance to help you use your device optimally.
- Adjustments tailored to your condition (electrode placement and intensity).
- Safe use adapted to your needs and daily reality.

Support that Evolves With You.
- We remain available to adjust your device settings, answer your questions, and guide you, as needed, in adapting or renewing your equipment.
What is functional electrotherapy?
Functional electrotherapy is a treatment modality that uses electrical currents to stimulate muscles and nerves, thereby promoting pain management, muscle rehabilitation, and improved physical function. Our unique approach places the patient at the center of their pain management, using electrotherapy as one tool among a range of solutions to help them return to optimal function.
What are the main advantages of functional electrotherapy?
The benefits include effective pain management, optimized muscle function, improved blood circulation, and accelerated healing. These benefits contribute to a better quality of life for patients and optimal recovery.
Do health insurance plans reimburse your outfits?
Some health insurance plans reimburse our functional electrotherapy kits. We recommend checking your coverage details with your insurance company for specific terms and conditions.
If you are affiliated with a paying agent (CNESST, SAAQ, CSST, Veterans Affairs), our team can also handle the claims process on your behalf.
Can electrotherapy be used for activity?
Using electrotherapy during physical activity is beneficial for pain relief and facilitating rehabilitation. It helps maintain activity by reducing fear of exercise, thus contributing to better recovery and overall well-being.
Is electrotherapy safe?
Electrotherapy, which uses mild electrical currents for pain relief, is safe and effective when applied correctly. However, it is recommended to consult a healthcare professional before using it, especially if you have specific medical conditions.
Are there any side effects to using electrotherapy?
Electrotherapy is safe with few side effects, such as skin irritation or redness at the points of contact, especially for sensitive skin. Incorrect use can sometimes cause muscle pain. To minimize these risks, guidance from a qualified professional is recommended, ensuring safe and personalized use.
How can I choose the best electrotherapy device for my needs?
To choose the best electrotherapy device, consult our comparison chart, designed to help you find the ideal option based on your pain level, treatment goals, and lifestyle. For personalized advice, our team of specialists is ready to assist you at 1-800-761-1183, ensuring you select the device best suited to your needs.
Can I use electrotherapy at home?
Yes, electrotherapy is ideal for home use, allowing for independent and effective pain management. Our devices are designed for ease of personal use and come with instructions and resources for a safe and beneficial experience. For any questions, our team is available to provide personalized support.